- CITY GUIDE
- PODCAST
-
 17°
17°
Βασίλης Βουγάς για δωρεά οργάνων 3χρονου: Είμαι ένας πατέρας που έβλεπε έτσι ένα παιδάκι
Όλα όσα είπε στην ATHENS VOICE o επικεφαλής της ομάδας μεταμόσχευσης του μικρού Άγγελου


Ο Βασίλης Βουγάς, επικεφαλής της ομάδας που αφαίρεσε τους νεφρούς του μικρού Άγγελου, μιλά για τις στιγμές του χειρουργείου και για το τι συμβαίνει με τις δωρεές οργάνων και τις μεταμοσχεύσεις στην Ελλάδα
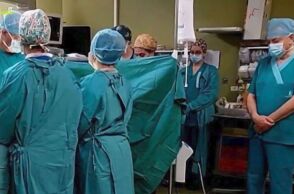
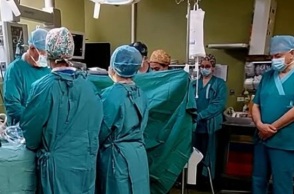
Τον γύρο του διαδικτύου κάνει από χθες η συγκινητική φωτογραφία μέσα από το χειρουργείο του Πανεπιστημιακού Νοσοκομείου Ηρακλείου, όπου οι γιατροί τήρησαν ενός λεπτού σιγή κατά τη διάρκεια της διαδικασίας αφαίρεσης των οργάνων του μικρού Άγγελου – του 3χρονου αγοριού που κακοποιήθηκε μέχρι θανάτου στο Ηράκλειο Κρήτης. Μετά την απόφαση της γιαγιάς του να προχωρήσει σε δωρεά των οργάνων του αγοριού –πρακτικά να δωρίσει την καρδιά και τους νεφρούς του–, αφού όλα τα τεστ έδειξαν πως το παιδί ήταν εγκεφαλικά νεκρό, ο Άγγελος, ο μικρός αυτός ήρωας, χάρισε ζωή σε δύο συνανθρώπους του: το παιδί από τη Γερμανία και τον άνδρα από τη Θεσσαλονίκη.
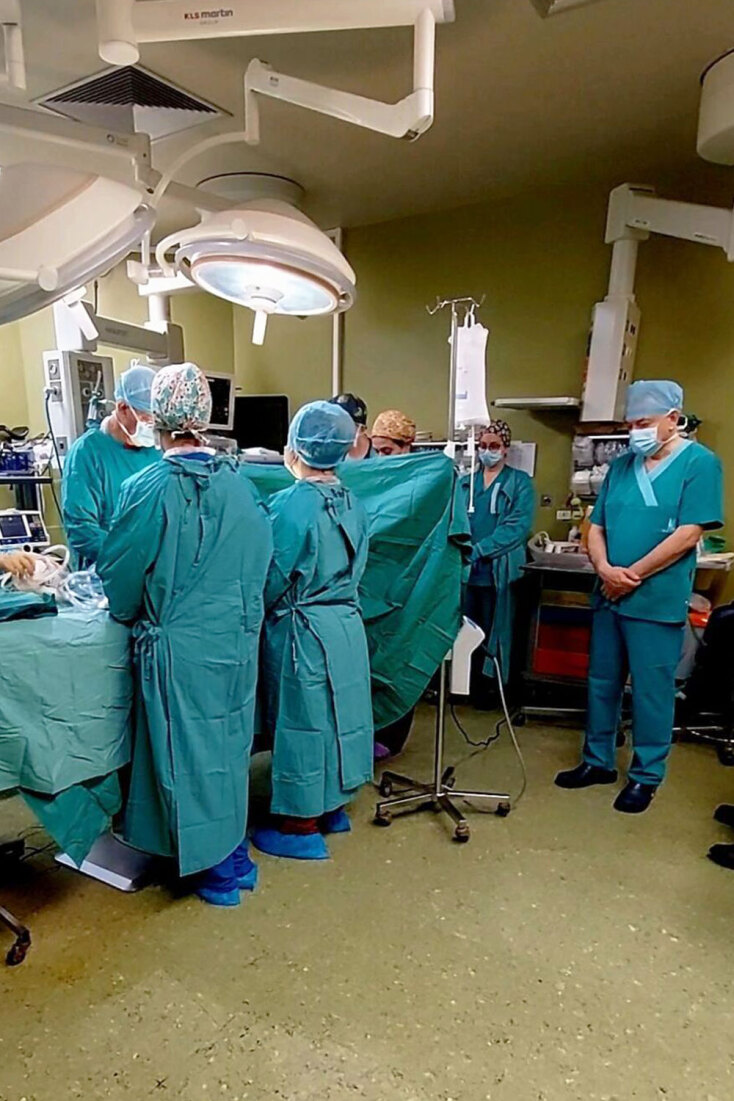
Ποιοι είναι όμως οι λοιποί αφανείς ήρωες της ιστορίας και κάθε ιστορίας δωρεάς οργάνων; Εκείνοι που, πάνω από ένα ψυχρό χειρουργικό τραπέζι με το μικρό κακοποιημένο σώμα ενός μόλις 3χρονου παιδιού, καλούνται να κάνουν το καθήκον τους, βάζοντας στην άκρη την ιδιότητά τους ως άνθρωποι, πατεράδες και μητέρες. Ένας από αυτούς είναι ο Βασίλης Βουγάς, Χειρουργός και Διευθυντής της Α’ Χειρουργικής Κλινικής και της Μονάδας Μεταμοσχεύσεων στον Ευαγγελισμό και επικεφαλής της ομάδας που αφαίρεσε τους νεφρούς του μικρού Άγγελου στο Πανεπιστημιακό Νοσοκομείο Ηρακλείου. Θέλοντας να ακούσουμε τη δική του εμπειρία, μιλήσαμε μαζί του για τις στιγμές στο χειρουργείου αλλά και για το τι συμβαίνει με τις μεταμοσχεύσεις στην Ελλάδα.
Θεέ μου, τι πάμε να κάνουμε; Πώς μπορούμε να αφαιρέσουμε ζωτικά μοσχεύματα από ένα τόσο μικρό κορμί;
Συγκεκριμένα με την ομάδα του, δύο συνεργάτες μου και τη συντονίστρια Μεταμοσχεύσεων από τον Ευαγγελισμό, το βράδυ της Δευτέρας 3 Φεβρουαρίου, έφτασαν στο Πανεπιστημιακό Νοσοκομείο του Ηρακλείου, όπου νοσηλευόταν με βαριές κρανιοεγκεφαλικές κακώσεις ο μικρός Άγγελος, ο οποίος διαγνώσθηκε με εγκεφαλικό θάνατο πριν από 4 ημέρες. Η ομάδα του είναι υπεύθυνη ώστε να παραλαμβάνει μοσχεύματα από τη Νότια Ελλάδα. Εν προκειμένω, παρέλαβαν τα όργανα της κοιλιακής χώρας, ενώ την καρδιά του παιδιού ανέλαβε να αφαιρέσει και παρέλαβε η καρδιοχειρουργική ομάδα που έφτασε από το Βερολίνο, με σκοπό η καρδιά να δοθεί σε ένα παιδί στη Γερμανία.
«Εμείς αφαιρέσαμε τους νεφρούς και η ομάδα του Βερολίνου την καρδιά. Αυτά τα δύο συγκεκριμένα όργανα αποφάσισε να δωρίσει η οικογένεια, δηλαδή η γιαγιά του Άγγελου, που είχε την επιμέλεια. Πιθανόν επειδή ξέρει ότι έτσι η καρδιά του θα συνεχίσει να χτυπά στο σώμα ενός άλλου παιδιού», μου λέει ο γιατρός. «Το χειρουργείο αφαίρεσης των ζωτικών οργάνων διήρκησε περίπου 3,5-4 ώρες. Ήμασταν πάνω από 20 άτομα στο χειρουργείο. Ήμασταν 8-9 χειρουργοί και οι υπόλοιποι ήταν αναισθησιολόγοι, συντονιστές μεταμοσχεύσεων, νοσηλευτές και εργαλειοδότες του χειρουργείου», συνεχίζει.
Βασίλης Βουγάς: Ο επικεφαλής του χειρουργείου μεταμόσχευσης νεφρών του μικρού Άγγελου
— Ακούσαμε τον κ. Χαλκιαδάκη, τον Διοικητή του Νοσοκομείου, να λέει ότι «δεν έχουμε ξαναδεί κάτι τέτοιο». Πώς βιώσατε εσείς αυτό το περιστατικό;
Είμαι άυπνος δύο ημέρες. Ήταν μία θλιβερή στιγμή. Πραγματικά δεν μπορούσαμε ούτε να σκεφτούμε ούτε να φανταστούμε ποτέ ότι θα βρεθούμε μπροστά σε ένα τέτοιο γεγονός υπό αυτές τις συνθήκες. Όταν είδα το μικρό κορμάκι του είπα «Θεέ μου, τι πάμε να κάνουμε; Πώς μπορούμε να αφαιρέσουμε ζωτικά μοσχεύματα από ένα τόσο μικρό κορμί;».
Έχουμε βρεθεί και άλλες φορές μπροστά σε εγκεφαλικά νεκρούς ασθενείς: παιδιά, έφηβους και νέους ενήλικες. Συνήθως όμως, αυτές οι κρανιοεγκεφαλικές κακώσεις προέρχονταν από κάποιο τροχαίο ατύχημα, ασφυξία π.χ. από καπνό φωτιάς, ποτέ όμως από ενδοοικογενειακή βία.
Αυτό που είμαστε υποχρεωμένοι να πούμε είναι ότι δυστυχώς το φαινόμενο να βλέπουμε ένα πολύ μικρό παιδί στο χειρουργικό τραπέζι, εγκεφαλικά νεκρό, και να πρέπει να παρέμβουμε για να βγάλουμε τα ζωτικά του όργανα, είναι μία εμπειρία ζωής για εμάς τους χειρουργούς, εμπειρία ζωής και για τους υπόλοιπους γιατρούς που βρίσκονται στο χειρουργείο.
— Ένας γιατρός έρχεται αντιμέτωπος με νεκρά σώματα στο χειρουργικό τραπέζι. Ίσως πια να έχετε πάθει ανοσία. Είστε όμως και μπαμπάς, και εδώ πρόκειται για ένα 3χρονο παιδί που πέθανε κατά αυτόν τον τρόπο. Πώς νιώσατε όντας και ο ίδιος πατέρας;
Είναι πραγματικά μια πολύ ιδιαίτερη στιγμή. Ένιωσα τη συγκίνηση που νιώθει ένας άνθρωπος, ένας πατέρας, που βλέπει ένα κορμάκι πάνω στο χειρουργικό τραπέζι για αφαίρεση οργάνων. Πρέπει όμως εκείνη τη στιγμή να χωρίσεις τα συναισθήματα από τη δουλειά σου. Σίγουρα επηρεάζεσαι στην αρχή, αλλά μετά, επειδή ακριβώς καλούμαστε να αντιμετωπίσουμε τέτοια περιστατικά, συγκεντρωνόμαστε καθαρά στη δουλειά μας. Αυτό που πρέπει να κάνουμε με αυτοσυγκέντρωση, επαγγελματισμό και εμπειρία που έχουμε αποκτήσει όλα αυτά τα χρόνια.
— Τηρήσατε ενός λεπτού σιγή κατά τη διάρκεια του χειρουργείου στη μνήμη του μικρού Άγγελου. Πείτε μας γι’ αυτή την πρωτοβουλία.
Ήταν παρότρυνση της συντονίστριας των μεταμοσχεύσεων του νοσοκομείου του Ηρακλείου. Σε αυτή τη στιγμή πένθους, αποδώσαμε στον μικρό Άγγελο φόρο τιμής, όπως ακριβώς θα κάναμε εάν πέθαινε κάποιος τον οποίο σεβόμαστε πάρα πολύ. Αυτό οφείλαμε να κάνουμε σε αυτό το μικρό παιδί, που αποδείχτηκε ένας ήρωας με την προσφορά των οργάνων του. Είναι μια πολύ δραματική, συγκινητική στιγμή να αντιμετωπίζεις έναν τόσο μικρό σε ηλικία δότη οργάνων.
Για εμάς ήταν ένας μικρός θεός. Ένας μικρός ήρωας, που με την παλικαριά του μπόρεσε να ξεπεράσει τις κακές στιγμές της οικογενειακής του ζωής, αλλά και με αυτή του την τελευταία πράξη να δείξει πόσο υπεράνω όλων είναι. Ο μικρός Άγγελος χάρισε ζωή σε συνανθρώπους του. Ήταν ένας άγγελος επί γης και τώρα είναι άγγελος στον ουρανό. Με τη σιωπή μας, του υποκλιθήκαμε.
— Φαντάζομαι είναι από τα πιο δύσκολα περιστατικά που έχετε κληθεί να χειρουργήσετε;
Και από συναισθηματικής αλλά και από ιατρικής απόψεως. Είναι τρομερά συγκινητική και συνταρακτική στιγμή, αλλά παράλληλα και μια στιγμή που πρέπει να μιλήσει η εμπειρία, το καθήκον, η επιστήμη. Γιατί με την αφαίρεση των μοσχευμάτων θα σωθούν άλλοι άνθρωποι. Τα όργανα των παιδιών είναι πάρα πολύ μικρά και είναι πολύ δύσκολο να βρεθεί αντίστοιχος λήπτης. Στην περίπτωση του Άγγελου, αναγκαστήκαμε να αφαιρέσουμε και τους δύο νεφρούς.
Δύο νεφροί που συνδέονται με αρτηρίες, φλέβες, ουρητήρες αφαιρέθηκαν από το σώμα του παιδιού και μεταφέρθηκαν στο Ιπποκράτειο Νοσοκομείο Θεσσαλονίκης για να μεταμοσχευθούν σε έναν ενήλικα. Απ’ όσο γνωρίζω, η μεταμόσχευση εκτελείται τη στιγμή που μιλάμε. Δεν θα μπορέσω να αποσυμφορηθώ. Είμαι σε υπερένταση. Πρέπει να περάσουν μέρες. Σήμερα έζησα μια πραγματικά πολύ δυνατή εμπειρία και από πλευράς επιστημονικής, διότι ήταν πρόκληση για μένα να αφαιρέσω τόσο μικρά όργανα από ένα τόσο μικρό παιδί, και από πλευράς συναισθηματικής, γιατί ήμουν ένας μπαμπάς που έβλεπε ένα παιδί σε αυτή την κατάσταση. Ήταν πολύ συγκινητικό για όλους μας.
— Ήρθατε σε επαφή με τη γιαγιά του Άγγελου;
Όχι, δεν τη γνώρισα. Άλλωστε, ποτέ ποτέ ποτέ δεν ερχόμαστε σε επαφή με τους συγγενείς του δότη.
— Διαβάζαμε και ακούγαμε ότι «ολοκληρώθηκαν τα τεστ που έβγαλαν ως πόρισμα ότι ο Άγγελος είναι εγκεφαλικά νεκρός». Τι ακριβώς είναι αυτά τα τεστ;
Από το 1968, στο Harvard έχουν καθιερωθεί τα τεστ εγκεφαλικού θανάτου, τα οποία είναι περίπου 10 – αυτά τα κάνουν αναισθησιολόγοι, με τους νευροχειρουργούς στους εκάστοτε ασθενείς που νοσηλεύονται με βαριά κρανιοεγκεφαλική κάκωση σε κάποια εντατική μονάδα. Έχουν διάφορα κριτήρια, όπως αυτόματη αναπνοή, οι κόρες των ματιών σε μυδρίαση, η κίνηση του ματιού όταν γυρίζουμε απότομα το κεφάλι. Αυτά τα τεστ, σε συνδυασμό με εγκεφαλογράφημα και αξονική, δίνουν τη διάγνωση του εγκεφαλικού θανάτου με μεγάλη ακρίβεια.
Όταν ο εγκεφαλικός θάνατος έχει επέλθει, δηλαδή έχει καταργηθεί η λειτουργεία του εγκεφαλικού στελέχους, ο ασθενής έχει μεν καρδιακή και αναπνευστική λειτουργία, αλλά μόνο υποβοηθούμενη. Είναι διασηλωμένος στη μονάδα και με φάρμακα διατηρείται στη ζωή. Αν σταματήσουμε την οξυγόνωση του ασθενούς και τα φάρμακα που υποστηρίζουν την καρδιακή λειτουργία, αυτός θα πάθει καρδιακή ανακοπή. Δεν θα πεθάνει τότε, γιατί έχει ήδη πεθάνει με τον εγκεφαλικό θάνατο. Στην ιατρική, ο εγκεφαλικός θάνατος είναι ο θάνατος.
— Ποια κριτήρια καθορίζουν τη συμβατότητα του μοσχεύματος;
Η συμβατότητα βασίζεται κυρίως σε δύο παράγοντες. Πρώτον, στην ομάδα αίματος και δεύτερον στα ιστικά αντιγόνα – οι πολύ μικροί οργανισμοί που βρίσκονται στο αίμα, στα κύτταρα, στα λεμφοκύτταρα κ.λπ. Σε κάθε οργανισμό είναι διαφορετικοί, υπάρχουν όμως κάποιες ομοιότητες μεταξύ των ατόμων.
Όταν γίνεται μία μεταμόσχευση, πρέπει πρώτα να έχουμε εξετάσει την ταυτοποίηση του δότη και του λήπτη και αν συμπίπτουν η ομάδα αίματος και τα ιστικά αντιγόνα, σημαίνει ότι η μεταμόσχευση θα πετύχει και ότι το μόσχευμα θα γίνει αποδεκτό από το λήπτη χωρίς στοιχεία απόρριψης. Ή αν υπάρχει απόρριψη, αυτή θα είναι πάρα πολύ μικρού βαθμού και θα αντιμετωπιστεί άνετα με φαρμακευτική αγωγή από τον λήπτη.
Όταν δηλαδή έχει κριθεί σε ένα νοσοκομείο ότι ο ασθενής είναι εγκεφαλικά νεκρός, λαμβάνεται αίμα από το άτομο αυτό, στέλνεται σε εργαστήρια ανοσολογίας, γίνεται η ταυτοποίηση, ανάλογα με την τράπεζα πληροφοριών που έχουμε στον Ελληνικό Οργανισμό Μεταμοσχεύσεων με τους εγγεγραμμένους στη λίστα προς μεταμόσχευση ανθρώπους. Αν δούμε ότι υπάρχει ταυτοποίηση όσο γίνεται περισσότερη στο όργανο που μεταμοσχεύουμε, τόσο καλύτερα θα πάει η μεταμόσχευση.
Και στην περίπτωση του 3χρονου Άγγελου, όπως πάντα, ακολουθήθηκε η διαδικασία συμβατότητας.

— Ποιος είναι ο αριθμός μεταμοσχεύσεων στην Ελλάδα τον χρόνο;
Τα προηγούμενα χρόνια, οι μεταμοσχεύσεις στην Ελλάδα δεν ήταν σε καλό επίπεδο. Η Ελλάδα ήταν στις τελευταίες θέσεις -αν όχι τελευταία- στις μεταμοσχεύσεις οργάνων στην Ευρώπη. Ειδικά η Ισπανία, είναι πρώτη στην Ευρώπη, με 40-45 δότες ανά εκατομμύριο πληθυσμού, ενώ στην Ελλάδα μετά βίας πιάναμε τους 3-4 δότες.
Σήμερα, με τις συνεχείς προσπάθειες του Ελληνικού Οργανισμού Μεταμοσχεύσεων, με τις καμπάνιες ενημέρωσης στα σχολεία, στις σχολές, στους οργανισμούς, με τις κάρτες δωρεάς οργάνων κ.λπ., το ποσοστό της προσφοράς έχει ανέβει και βρισκόμαστε στα αρχικά στάδια του μέσου όρου της Ευρώπης, δηλαδή 10-12 ανά εκατομμύριο πληθυσμού. Η πρόοδος αυτή γίνεται όλο και πιο ανοδική. Πιστεύουμε ότι τα επόμενα χρόνια, θα έχουμε φτάσει τους 15-18 δότες, που είναι ο βασικός μέσος όρος της Ευρώπης. Αυτό θα είναι πολύ καλό.
— Υπάρχει και τεχνολογική/ιατρική εξέλιξη;
Τα υγρά που χρησιμοποιούμε για τη διατήρηση των μοσχευμάτων έχουν βελτιωθεί πάρα πολύ. Ας δούμε τη διαδικασία…
Τα μοσχεύματα που αφαιρούνται από κάποιον οργανισμό πρέπει να εκπλυθούν με διάφορα διαλύματα που διατηρούν την κυτταρική μεμβράνη άθικτη, έτσι ώστε όταν μεταμοσχευθεί το όργανο να έχει πολύ καλή αναπνευστική, αιματολογική και ορμονολογική λειτουργία. Άρα, το όργανο αυτό πρέπει να μεταφερθεί σε κρύα κατάσταση, δηλαδή στον πάγο, αφού πλυθεί με συγκεκριμένα διαλύματα. Τα διαλύματα αυτά έχουν βελτιωθεί πάρα πολύ. Μάλιστα, παλιά ήταν και πολύ ακριβά, τώρα έχουν γίνει πολύ πιο προσιτά από οικονομικής άποψης. Υπάρχουν υγρά διατήρησης που έχουν πέσει περίπου στο 1/10 της παλιάς τους τιμής.
Την ίδια στιγμή, υπάρχουν καινούργια μηχανήματα και μηχανισμοί διατήρησης μοσχευμάτων, όπως οι μηχανική έκπλυση των μοσχευμάτων με οξυγόνωση ή χωρίς οξυγόνωση, με υποθερμία, με νορμοθερμία – διάφοροι μηχανισμοί και τεχνικές που πραγματικά έχουν βελτιώσει τις διαδικασίες. Το πολύ θετικό είναι ότι πλέον μπορούμε να παίρνουμε μοσχεύματα από πολύ ηλικιωμένους δότες και να τα χρησιμοποιούμε με σχετικά καλά αποτελέσματα.
— Μπορείτε να πάρετε μόσχευμα και από παιδιάς πολύ μικρής ηλικίας; Κάτω από 3 ετών;
Έχουμε πάρει και μόσχευμα από παιδί 1 έτους. Όταν ήμουν στη Βρετανία και έκανα εκπαίδευση σε μεταμοσχεύσεις ήπατος, είχαμε πάρει μοσχεύματα από παιδιά αυτής της ηλικίας και τα χρησιμοποιούσαμε σε αντίστοιχης.
— Ποια είναι μία ιατρική πρόκληση που καλείστε να αντιμετωπίσετε κατά τη διάρκεια του χειρουργείου μεταμόσχευσης;
Να υπάρχουν ανατομικές ανωμαλίες στο όργανο που αφαιρούμε και το οποίο θα πρέπει να μεταμοσχεύσουμε. Για παράδειγμα, ενώ φυσιολογικά σε ένα μόσχευμα, όπως ο νεφρός ή το ήπαρ, έχουμε 1 έως 2 αρτηρίες και φλέβες, μπορεί να υπάρχουν περισσότερες και να δημιουργηθεί πρόβλημα. Αν δεν γίνει σωστά η ένωση των οργάνων στον οργανισμό του λήπτη, μπορεί το μόσχευμα να κάνει θρόμβωση, να νεκρωθεί και να χρειαστεί να το αφαιρέσουμε.
— Το πιο ανταποδοτικό κομμάτι της δουλειάς σας;
Όταν όλα πάνε καλά. Αντί ο ασθενής να φύγει σε 20-25 ημέρες που νοσηλεύεται μετά τη μεταμόσχευση, να φύγει στις 10 ημέρες από το νοσοκομείο. Αυτό είναι το καλύτερο. Αυτό βέβαια προϋποθέτει πολύ καλή ταυτοποίηση δότη-λήπτη, το μόσχευμα να δουλέψει αμέσως και ο οργανισμός να προβεί άμεσα στις βασικές λειτουργίες κ.λπ.
— Διάβασα στον Ελληνικό Οργανισμό Μεταμοσχεύσεων ότι η ταυτότητα του δότη δεν αποκαλύπτεται. Ισχύει;
Κανονικά ναι, δεν αποκαλύπτεται. Γενικά δεν πρέπει να ξέρει ο λήπτης και η οικογένεια του ποιος είναι ο δότης και η οικογένειά του, για να μην υπάρξει συναισθηματικό δέσιμο. Αν όμως έχει γίνει κάποια καμπάνια, όπως στην περίπτωση του μικρού Άγγελου, η ταυτότητά του αποκαλύπτεται. Εν προκειμένω, και το παιδί στη Γερμανία και ο νεαρός στη Θεσσαλονίκη, όπως και οι οικογένειές του, γνωρίζουν ότι τα όργανα που θα τους σώσουν τη ζωή είναι του μικρού Άγγελου.
— Μπορείτε να μας περιγράψετε τα βασικά της διαδικασίας δωρεάς.
Ο Νόμος περί δωρεάς οργάνων έχει αλλάξει πολλές φορές στην Ελλάδα. Αρχικά ήταν τελείως εικαζόμενος, μετά έγινε υποχρεωτικός, ύστερα έγινε εικαζόμενος και εν μέρει υποχρεωτικός. Με λίγα λόγια, σεβόμαστε πάντα την επιθυμία του δότη. Εάν έχει δηλώσει ο ίδιος ότι, στην περίπτωση που του συμβεί κάτι, θέλει να γίνει δότης, είτε υπογράφει μία κάρτα και την έχει και είναι γνωστό σε όλον τον κόσμο, είτε το έχει δηλώσει στο συγγενικό του περιβάλλον, και όταν έρθει αυτή η δύσκολη στιγμή, θα επιβεβαιωθεί και η επιθυμία του θα είναι σεβαστή.
Παλιά, αν και είχαν εκφράσει δότες ότι επιθυμούσαν να δωρίσουν τα όργανά τους, επειδή υπήρχαν υποψίες ότι δεν ήταν αυτή η επιθυμία τους, δεν ολοκληρωνόταν η διαδικασία. Κάποιοι συγγενείς ήθελαν να προχωρήσουν, κάποιοι αρνούνταν. Υπήρχε μία διχογνωμία. Επειδή δημιουργούνταν καταστάσεις δύσκολες, όσον αφορά π.χ. τα κληρονομικά, συνήθως αποσυρόταν η προσφορά των οργάνων και δεν προχωρούσε. Τώρα σέβονται πολύ την επιθυμία που είχε εκφράσει ο συγγενής πριν πεθάνει. Μάλιστα, τις περισσότερες φορές, ακόμη και αν κάποιος δεν είχε εκφράσει τέτοια επιθυμία, αν οι συγγενείς πειστούν ότι υπάρχει εγκεφαλικός θάνατος, προχωρούν στη δωρεά.
— Επομένως, ο κυριότερος λόγος που δεν προχωρούν οι συγγενείς είναι επειδή πιστεύουν ότι δεν έχει επέλθει εγκεφαλικός θάνατος;
Παλαιότερα ναι, ήταν αυτός ο λόγος. Τώρα όμως με την τεχνολογία και την πολύ καλή εκπαίδευση που έχουν αποκτήσει οι συντονιστές μεταμοσχεύσεων στα διάφορα νοσοκομεία, και ιδίως οι υπεύθυνοι γιατροί που είναι μέσα στις μονάδες εντατικής θεραπείας, ηπροσέγγιση των συγγενών είναι πολύ σωστή ώστε να τους εξηγήσουν ότι δεν υπάρχουν ελπίδες επιβίωσης. Πλέον έχει αυξηθεί το ποσοστό, γιατί οι συγγενείς πια είναι πολύ πιο πεπεισμένοι ότι τα κριτήρια εγκεφαλικού θανάτου είναι ακριβή και ότι η δωρεά θα πραγματοποιηθεί με σκοπό να γίνει η μεταμόσχευση και να χαρίσουν ζωή.
ΤΑ ΠΙΟ ΔΗΜΟΦΙΛΗ

ΔΙΑΒΑΖΟΝΤΑΙ ΠΑΝΤΑ
ΔΕΙΤΕ ΕΠΙΣΗΣ
Το συγκινητικό «αντίο» της ΄κόρης του, Μαριλένας
Έκλεψε μοτοσικλέτα στο Αντίρριο, εμπλοκή και σε καταστήματα
Πόσο χρόνο χρειάζεται η συναισθηματική μετάβαση από το βαρύ πένθος στην εκστατική χαρά; Ίσως μια στιγμή.
Τι αναφέρουν οι πρώτες πληροφορίες
Τι αναφέρουν οι πρώτες πληροφορίες
Δεκάδες ακυρώσεις πτήσεων από το «Ελευθέριος Βενιζέλος» και χιλιάδες παγκοσμίως
«Αυστηρά μέτρα ασφαλείας σε στόχους αμερικανικών συμφερόντων» σημειώνει η εκπρόσωπος της ΕΛ.ΑΣ.
Σε λίγες ημέρες «μπαίνουμε» στη θερινή ώρα
Ο χάρτης που δείχνει τους κεντρικούς οδικούς άξονες που αντιμετωπίζουν προβλήματα
Ποιες είναι οι Μαρία Μπούμπα και Ιωάννα Νεράντζη
Τι πρέπει να γνωρίζουν οι δικαιούχοι
Η Άνοιξη είναι δειλά - δειλά εδώ
Έχετε δει 20 από 200 άρθρα.